Początek kurzajki, znanej również jako brodawka wirusowa, często bywa trudny do zidentyfikowania na wczesnym etapie. Zwykle manifestuje się jako niewielka, niepozorna zmiana skórna, która może być mylona z innymi, mniej groźnymi dolegliwościami. Kluczowe jest zwrócenie uwagi na subtelne sygnały, które wysyła nasza skóra, aby móc szybko zareagować i zapobiec rozwojowi infekcji. Zrozumienie, jak wygląda wczesna kurzajka, pozwala na szybsze podjęcie odpowiednich kroków zaradczych.
Infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego (HPV) może dotknąć każdego, niezależnie od wieku czy płci. Wirus przenosi się przez bezpośredni kontakt ze skórą lub poprzez zakażone powierzchnie. W miejscach, gdzie skóra jest uszkodzona, np. przez drobne skaleczenia, otarcia czy pęknięcia, wirus ma ułatwione zadanie, aby wniknąć do organizmu. Początkowa faza rozwoju kurzajki jest często asymptomatyczna, co oznacza, że nie towarzyszą jej żadne nieprzyjemne odczucia, takie jak ból czy swędzenie.
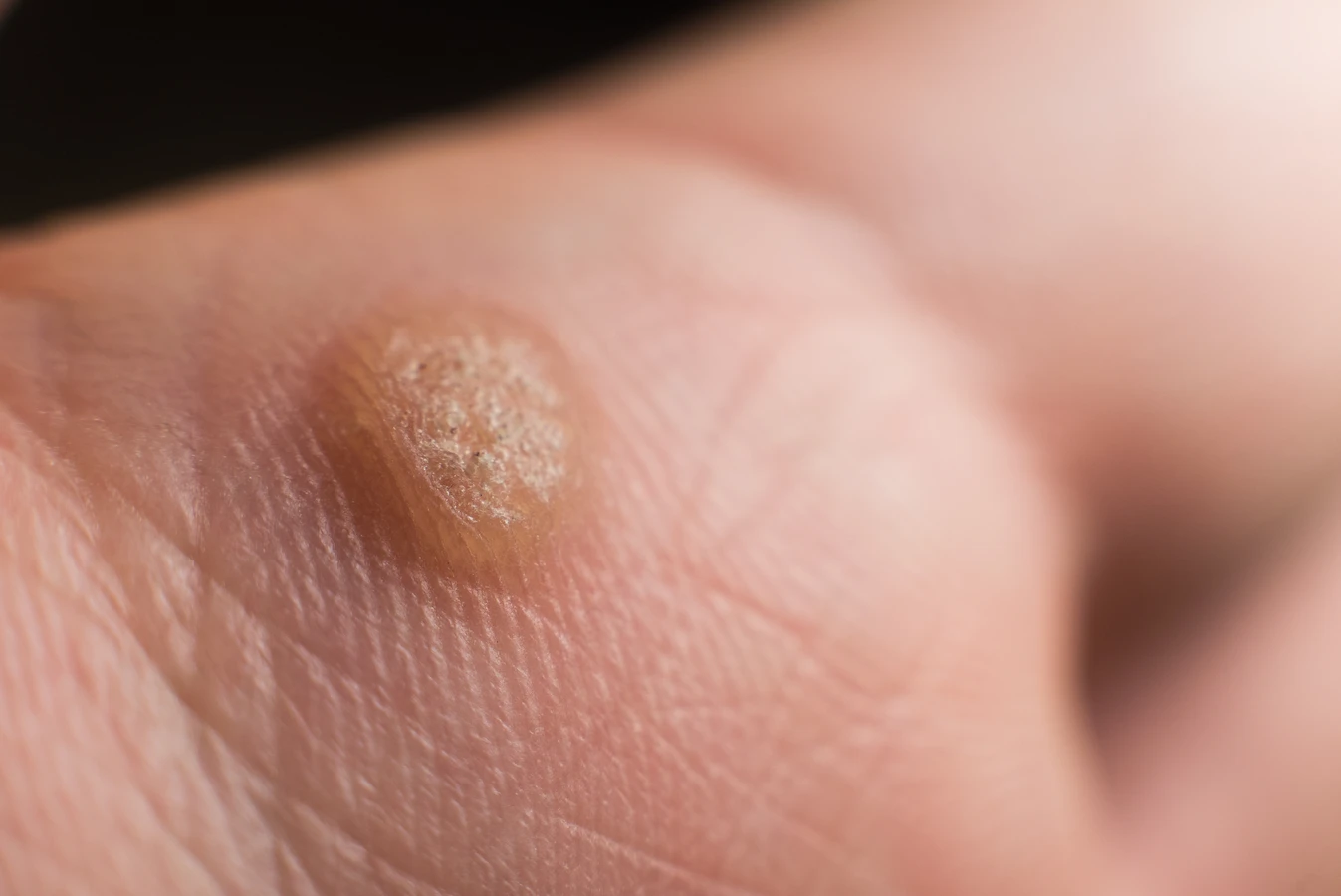
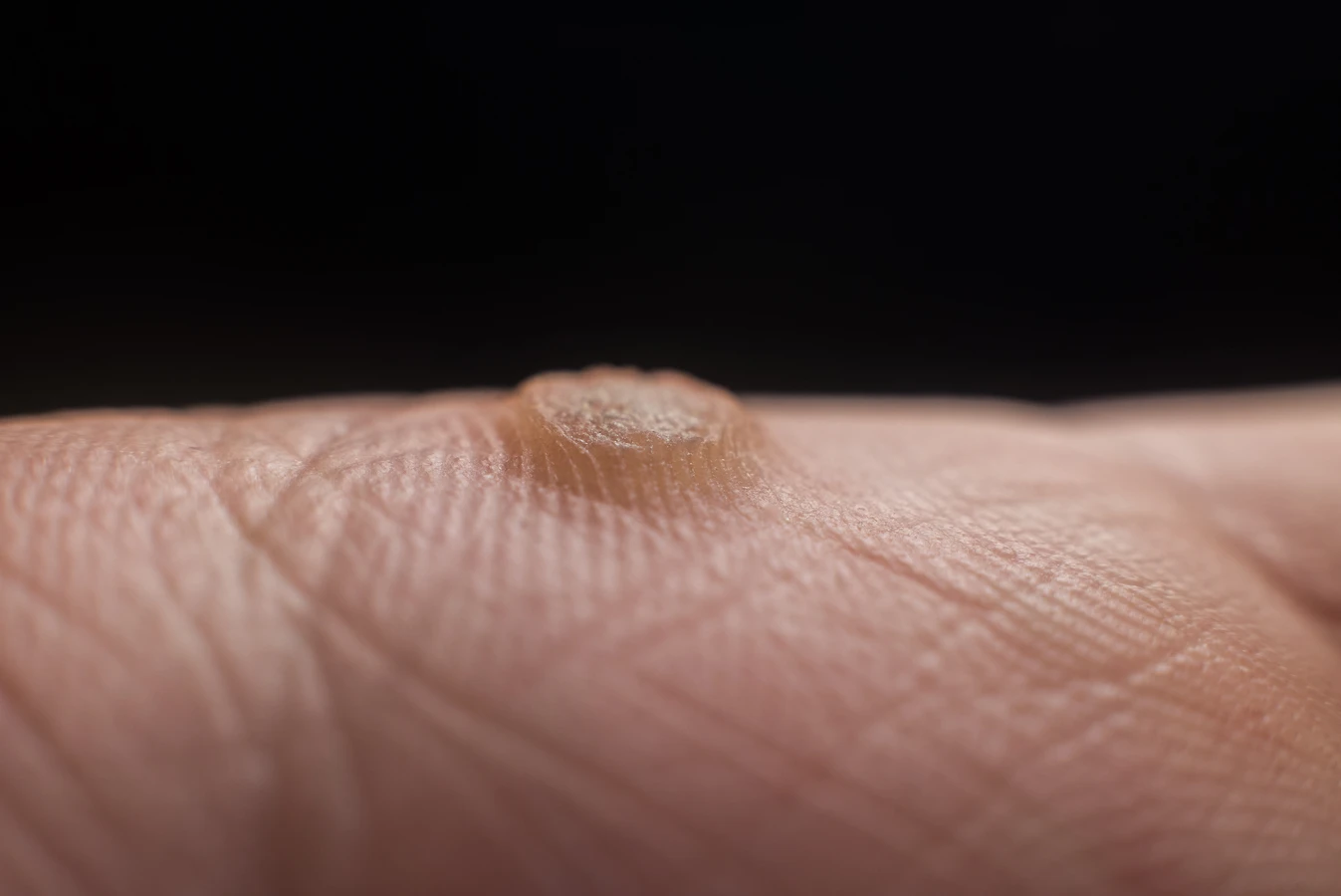
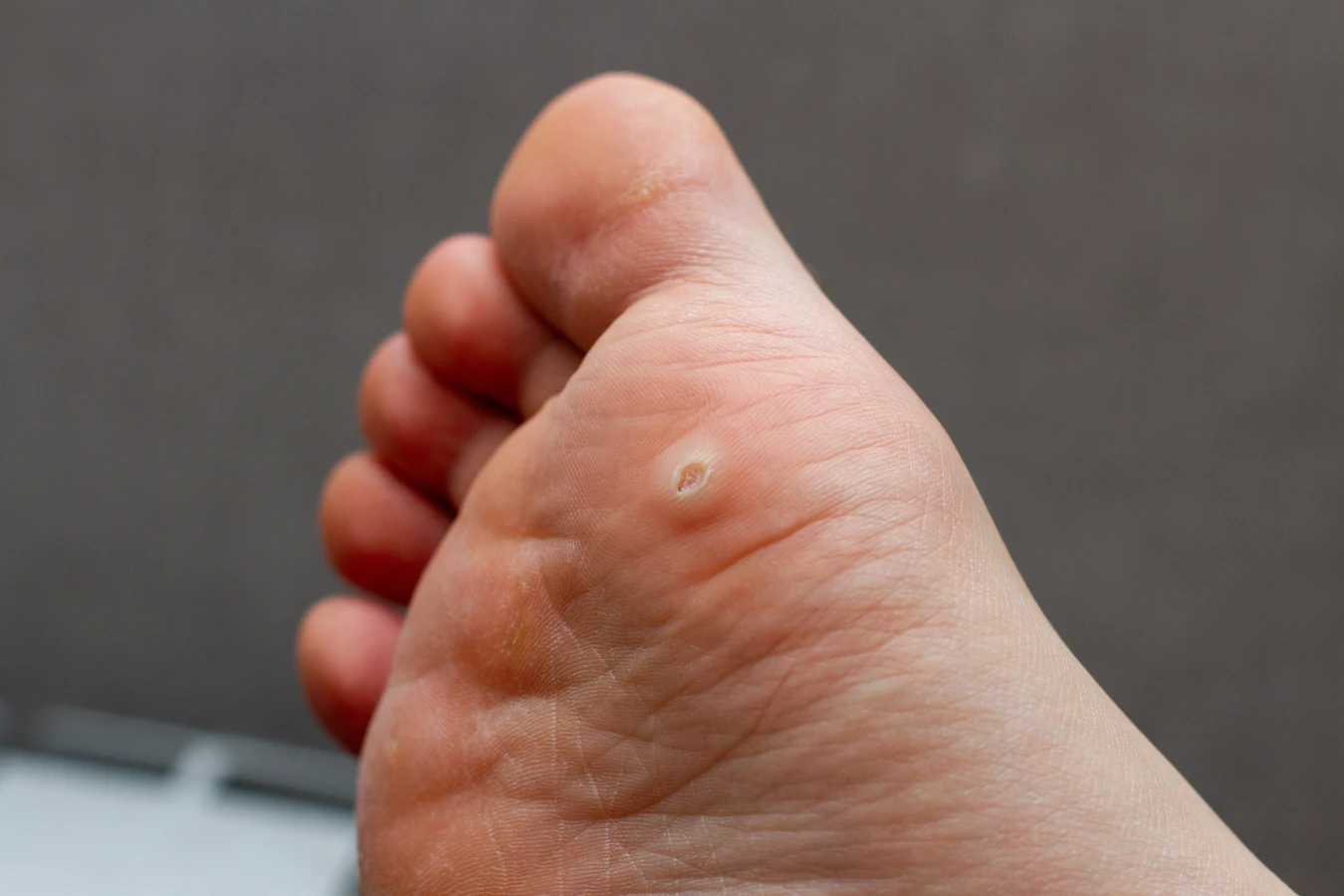
Wczesne objawy mogą przypominać małe grudki lub zgrubienia na skórze. Często mają lekko szorstką powierzchnię, choć na samym początku mogą być gładkie. Kolor początkowej kurzajki zazwyczaj nie odbiega znacząco od otaczającej ją tkanki skórnej, co dodatkowo utrudnia jej wczesne wykrycie. Może być lekko różowawa, cielista lub delikatnie szara. Lokalizacja również jest istotna – najczęściej pojawiają się na dłoniach, palcach, stopach, ale mogą wystąpić również w innych miejscach.
Zaniedbanie wczesnych zmian skórnych może prowadzić do rozprzestrzeniania się wirusa i tworzenia się kolejnych brodawek. Dlatego też świadomość tego, jak wygląda początek kurzajki, jest kluczowa dla szybkiego i skutecznego leczenia. Wczesne rozpoznanie pozwala na zastosowanie mniej inwazyjnych metod terapeutycznych, co często przekłada się na krótszy czas rekonwalescencji i mniejsze ryzyko powstawania blizn. Zanim jednak przejdziemy do metod leczenia, przyjrzyjmy się dokładniej, jak można rozpoznać tę początkową fazę infekcji.
Rozpoznanie wczesnych objawów fizycznych kurzajki na skórze
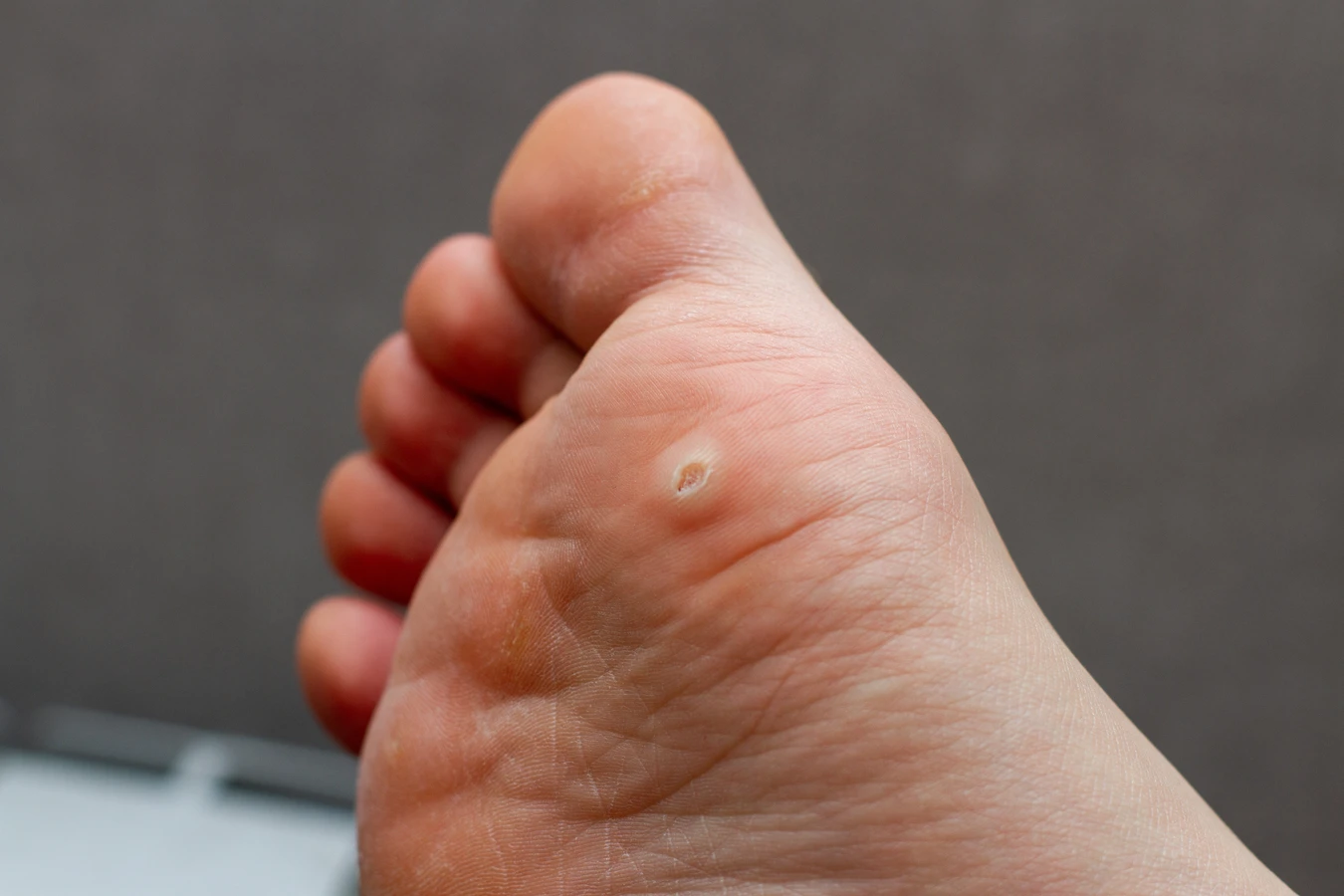
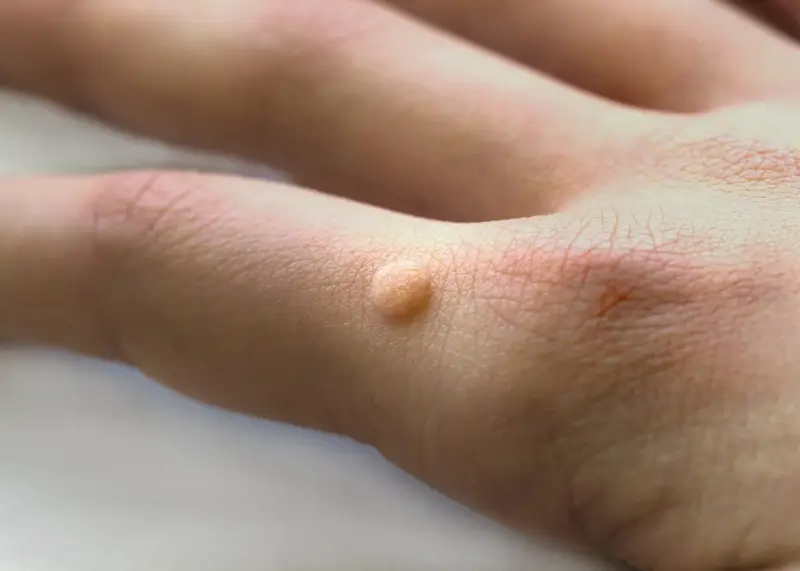
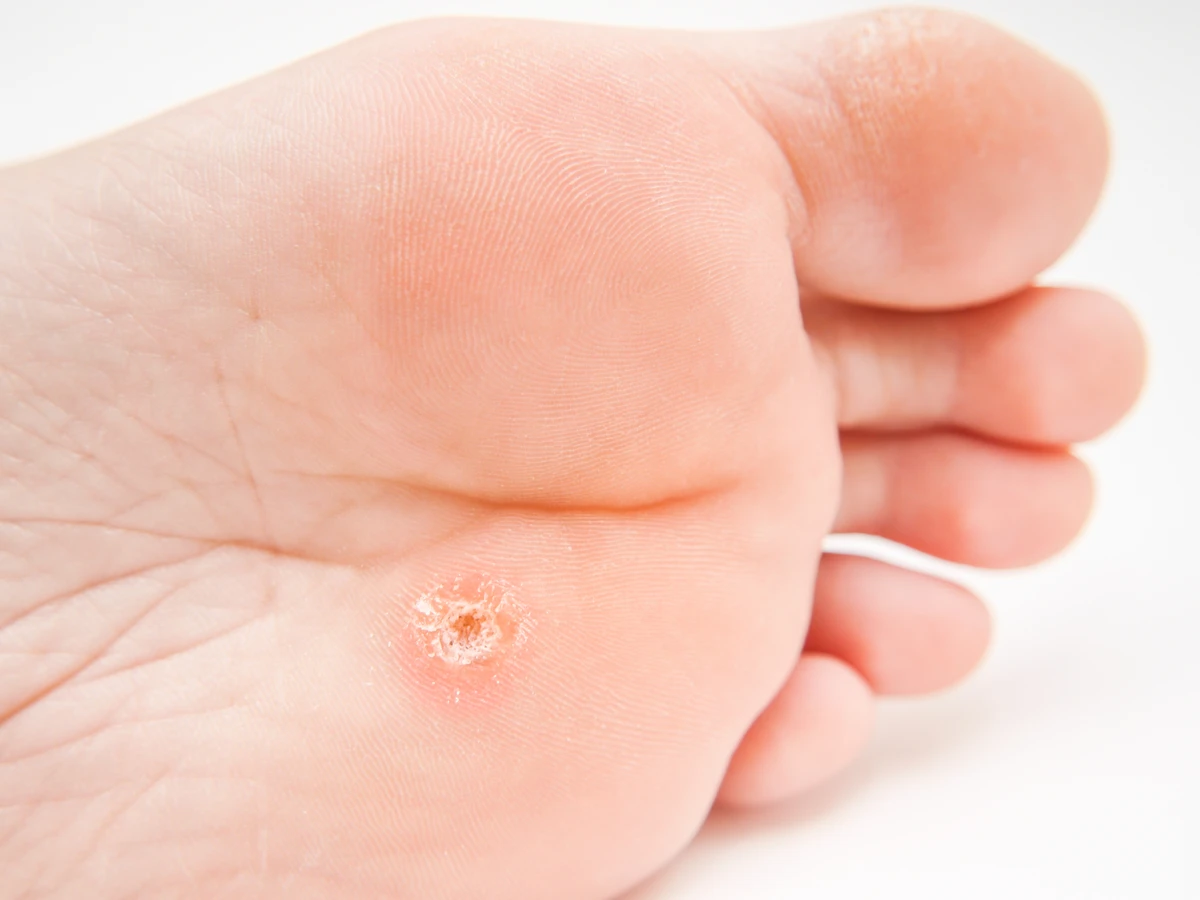
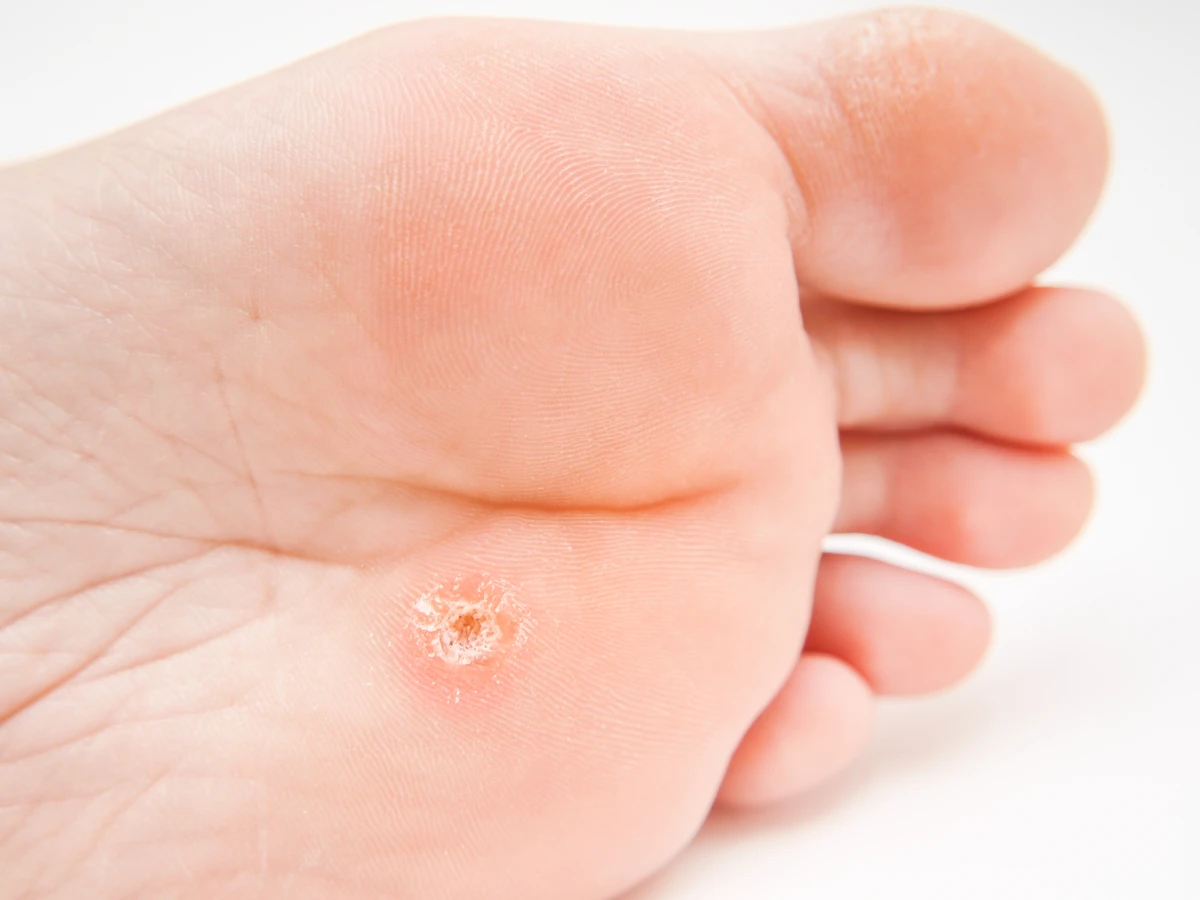
Początek kurzajki często objawia się jako niewielkie, uniesione zmiany skórne, które na początku mogą być mylone z innymi zmianami. Zazwyczaj mają one około milimetra średnicy i mogą być pojedyncze lub występować w niewielkich skupiskach. Powierzchnia początkowej kurzajki bywa lekko szorstka w dotyku, choć nie zawsze jest to cecha widoczna od razu. Czasami może być gładka i tylko nieznacznie odstawać od płaszczyzny skóry. Kolor takiej zmiany jest zazwyczaj zbliżony do naturalnego odcienia skóry, choć może być nieco jaśniejszy lub delikatnie zaróżowiony.
Kluczową cechą, która może pomóc w rozpoznaniu wczesnej kurzajki, jest jej stopniowy rozwój. Zmiana zaczyna się od małego punktu, który z czasem powiększa się i może przybierać bardziej charakterystyczny wygląd. Na powierzchni może pojawić się drobne, czarne punkciki – są to zatkane naczynia krwionośne, które są dobrym wskaźnikiem obecności wirusa brodawczaka ludzkiego. Te maleńkie kropki są często pierwszym wyraźnym sygnałem, że mamy do czynienia z kurzajką, a nie z innymi niegroźnymi zmianami.
Lokalizacja ma znaczenie. Kurzajki najczęściej pojawiają się w miejscach narażonych na kontakt z wirusem, takich jak dłonie (szczególnie okolice paznokci, palce) oraz stopy (zwłaszcza na podeszwach, gdzie mogą być bolesne przy chodzeniu). Na dłoniach mogą przybierać formę tak zwanych brodawek płaskich, które są bardziej wygładzone i mniej wypukłe. Na stopach często manifestują się jako brodawki mozaikowe, gdy tworzą skupiska przypominające mozaikę.
Ważne jest, aby regularnie obserwować swoją skórę, zwłaszcza jeśli byliśmy narażeni na potencjalne źródło zakażenia, np. korzystając z publicznych pryszniców, basenów czy siłowni. Początkowa kurzajka nie boli, nie swędzi i nie powoduje dyskomfortu, co sprawia, że łatwo ją przeoczyć. Jednak nawet najmniejsza zmiana, która wydaje się podejrzana, powinna skłonić nas do dokładniejszej obserwacji lub konsultacji z lekarzem. Poniżej przedstawiamy kluczowe cechy, na które warto zwrócić uwagę przy identyfikacji początkowych objawów.
- Niewielkie, wypukłe lub płaskie zmiany skórne.
- Średnica zazwyczaj nie przekracza kilku milimetrów.
- Powierzchnia może być gładka lub lekko szorstka.
- Kolor zbliżony do naturalnego odcienia skóry, czasem lekko zaróżowiony.
- Możliwe wystąpienie drobnych, czarnych kropek (zatkane naczynia krwionośne).
- Brak bólu, swędzenia czy innych dolegliwości na wczesnym etapie.
- Najczęściej lokalizowane na dłoniach, palcach i stopach.
Gdzie najczęściej pojawia się początek kurzajki na ciele
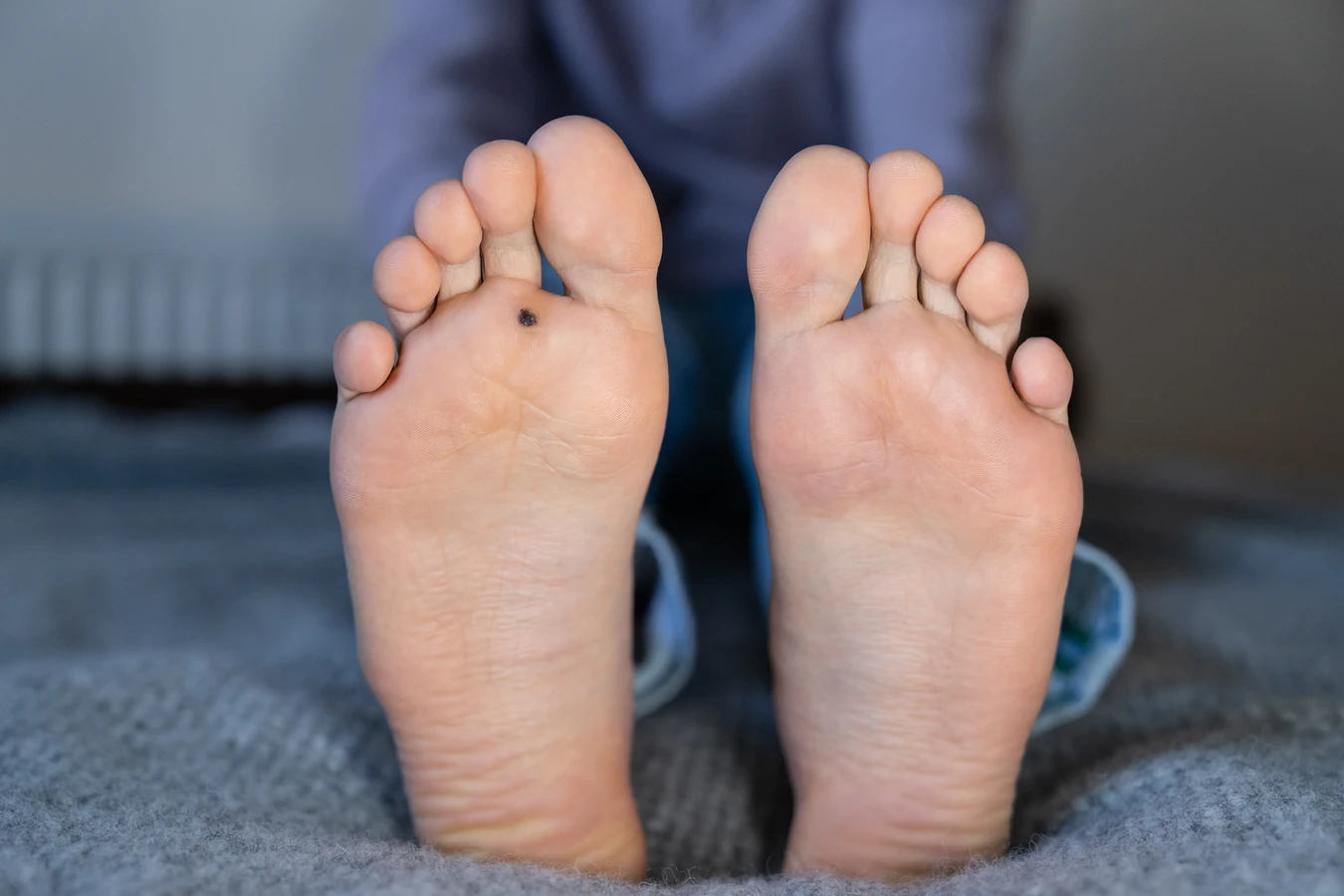
Jak wygląda początek kurzajki?
Początek kurzajki, choć może pojawić się praktycznie w każdym miejscu, gdzie skóra jest narażona na kontakt z wirusem HPV, najczęściej lokalizuje się w kilku specyficznych obszarach ciała. Te miejsca charakteryzują się większą wilgotnością, częstszym kontaktem z powierzchniami zewnętrznymi lub mikrourazami skóry, co sprzyja infekcji. Zrozumienie tych predysponowanych lokalizacji pozwala na lepsze monitorowanie skóry i szybsze wykrycie pierwszych objawów.
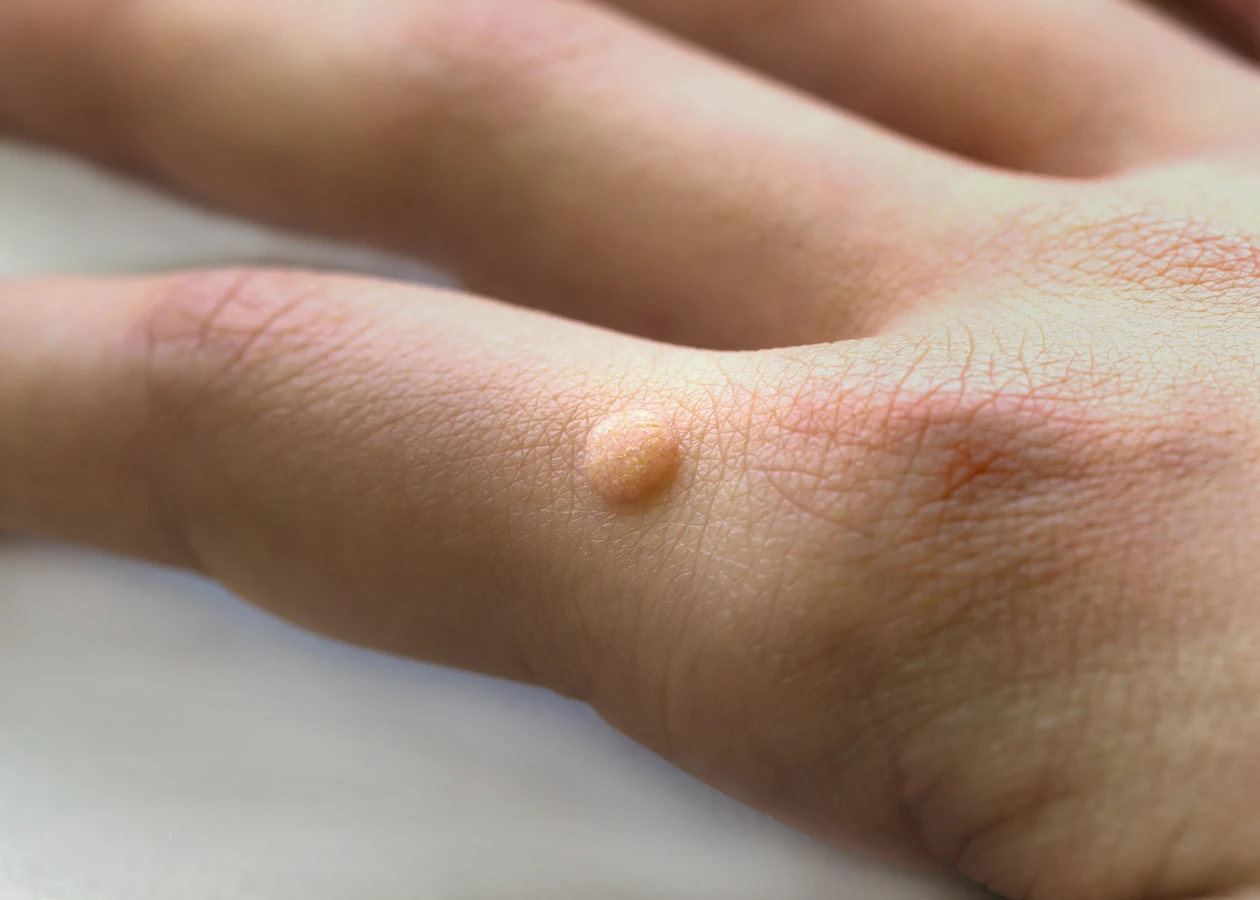
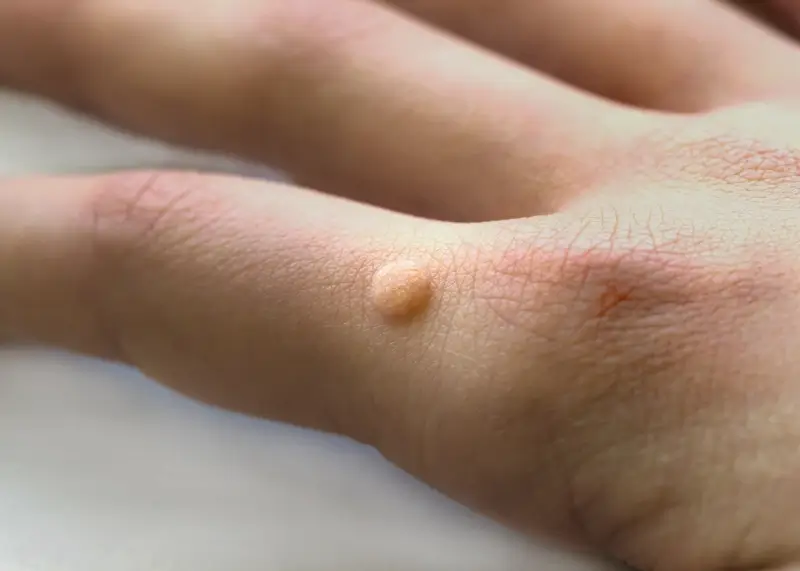
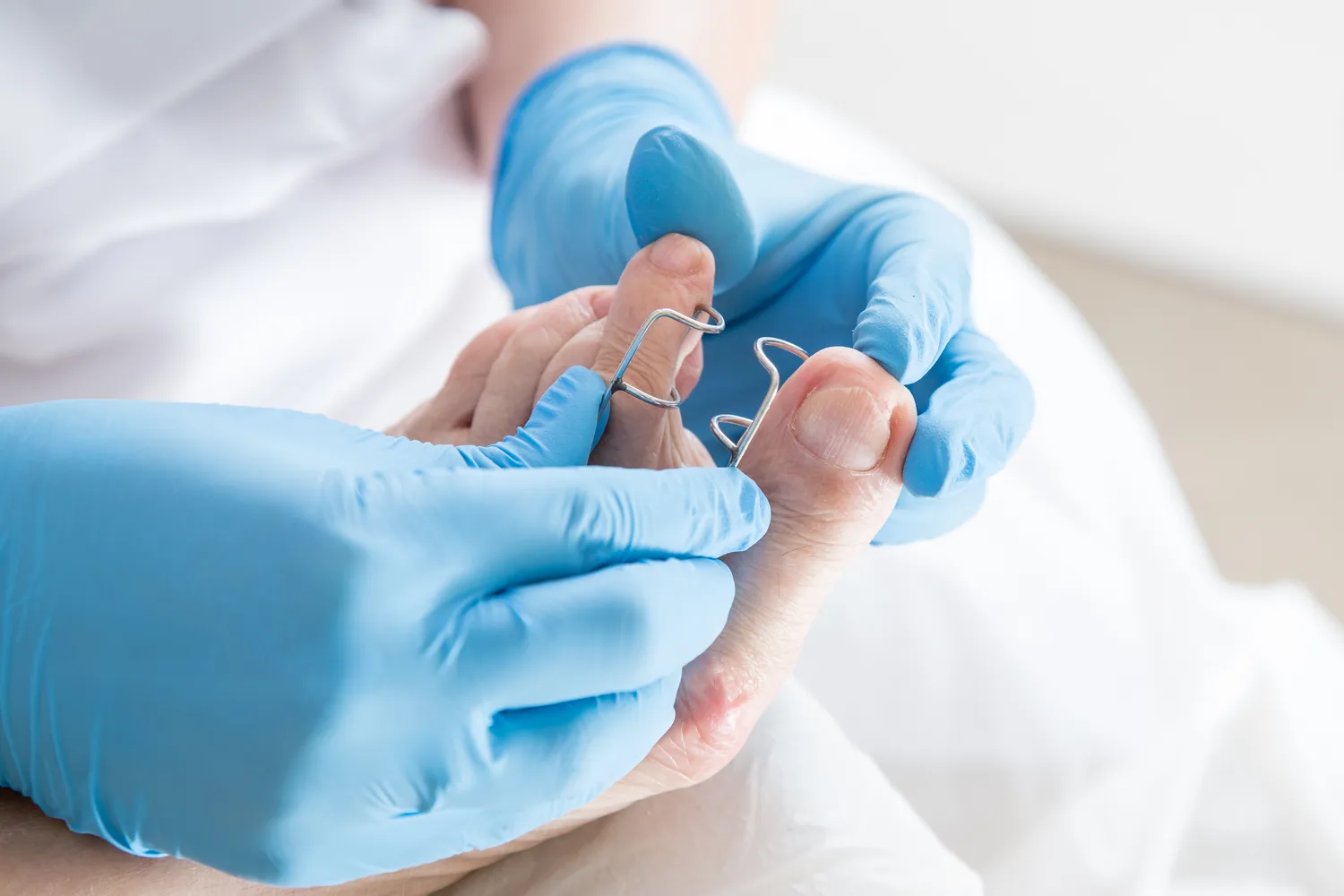
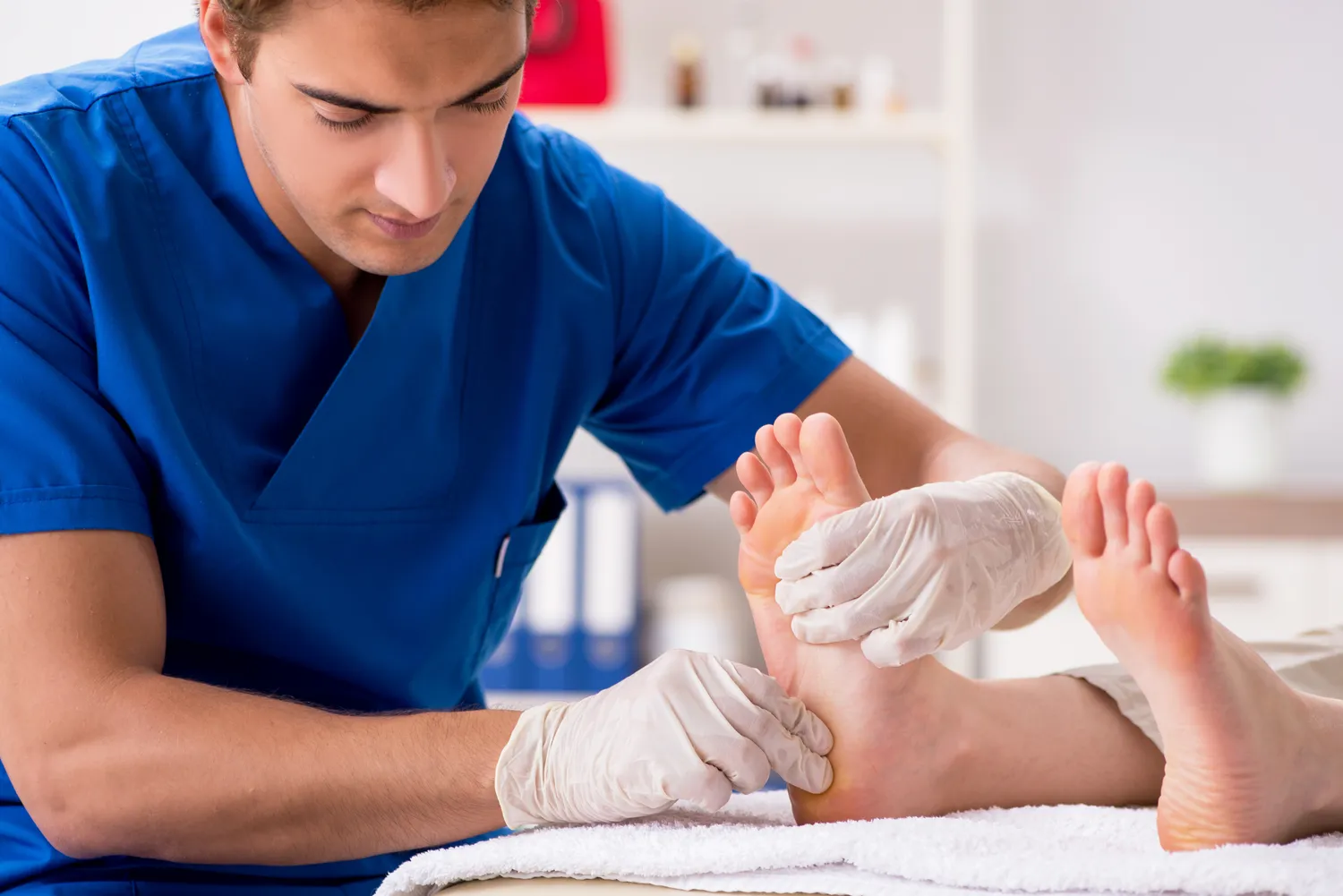
Dłonie i palce to niezwykle częsta lokalizacja dla początkowych kurzajek. Wirus łatwo przenosi się przez bezpośredni kontakt, a dłonie są w stałym kontakcie z otoczeniem. Na palcach, zwłaszcza w okolicy paznokci, mogą pojawić się tak zwane brodawki okołopaznokciowe. Często są one trudne do odróżnienia od stanów zapalnych wału paznokciowego, ale charakterystyczna szorstka powierzchnia i punktowe krwawienia po ewentualnym zadrapaniu mogą sugerować obecność kurzajki. Brodawki na grzbietach dłoni mogą być bardziej wypukłe i łatwiejsze do zauważenia.
Stopy stanowią kolejny bardzo częsty obszar występowania kurzajek, zwłaszcza na podeszwach. Brodawki podeszwowe, potocznie zwane kurzajkami, są często bolesne podczas chodzenia ze względu na nacisk ciężaru ciała. Początkowo mogą wyglądać jak niewielkie zrogowacenia, które przy próbie usunięcia odsłaniają drobne, czarne punkciki. Ze względu na wilgotne środowisko butów i częste chodzenie boso w miejscach publicznych (baseny, siłownie, przebieralnie), stopy są szczególnie podatne na infekcję wirusem HPV.
Inne miejsca, choć rzadsze, również mogą być dotknięte początkiem kurzajki. Mogą to być łokcie, kolana, a nawet skóra twarzy, choć w tym ostatnim przypadku zmiany są zazwyczaj innego typu (np. brodawki płaskie). Ważne jest, aby pamiętać, że wirus HPV może zainfekować każdą uszkodzoną skórę. Nawet drobne skaleczenie, otarcie czy ukąszenie owada może stać się bramą dla wirusa. Dlatego też, niezależnie od lokalizacji, każda nowa, podejrzana zmiana skórna powinna być uważnie obserwowana.
Warto również wspomnieć o specyficznych rodzajach kurzajek w zależności od lokalizacji. Na przykład, brodawki płaskie często pojawiają się na twarzy i rękach, są mniejsze i bardziej wygładzone niż brodawki zwykłe. Brodawki mozaikowe, będące skupiskiem wielu małych brodawek, często występują na stopach. Rozpoznanie typu kurzajki i jej lokalizacji może pomóc w wyborze najskuteczniejszej metody leczenia.
Jakie są przyczyny pojawienia się początkowej kurzajki
Podstawową i jedyną przyczyną pojawienia się kurzajki jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten istnieje w wielu odmianach, a niektóre z nich są odpowiedzialne za powstawanie zmian skórnych, które nazywamy potocznie kurzajkami lub brodawkami. Wirus przenosi się przez bezpośredni kontakt z zakażoną skórą lub poprzez pośredni kontakt z przedmiotami, które miały kontakt z wirusem, takimi jak ręczniki, narzędzia do pielęgnacji stóp czy podłogi w miejscach publicznych.
Kluczowym czynnikiem umożliwiającym wirusowi HPV wniknięcie do organizmu jest uszkodzenie bariery ochronnej skóry. Nawet najmniejsze skaleczenie, otarcie, pęknięcie naskórka, zadrapanie czy suchość skóry mogą stać się „drzwiami” dla wirusa. Dlatego też osoby, które często mają kontakt z wodą (np. pracownicy gastronomii, osoby pływające), osoby z problemami skórnymi (np. egzema, łuszczyca) lub te, których skóra jest narażona na częste mikrourazy, są bardziej podatne na infekcję.
Osłabienie układu odpornościowego jest kolejnym istotnym czynnikiem, który sprzyja rozwojowi kurzajek. Nawet jeśli wirus dostanie się do organizmu, sprawny system immunologiczny jest w stanie go zwalczyć lub skutecznie ograniczyć jego namnażanie, co zapobiega pojawieniu się widocznych zmian. Czynniki takie jak przewlekły stres, niedobór snu, choroby przewlekłe, stosowanie leków immunosupresyjnych czy okresy rekonwalescencji po chorobach mogą osłabić odporność i tym samym zwiększyć ryzyko rozwoju kurzajek.
Warto podkreślić, że kurzajki są chorobą zakaźną. Jedna kurzajka może prowadzić do powstania kolejnych, poprzez rozsiewanie wirusa po skórze lub przenoszenie go na inne części ciała. Jest to tzw. auto-inokulacja. Na przykład, drapanie istniejącej kurzajki może spowodować przeniesienie wirusa pod paznokcie, a następnie na inne miejsca na dłoniach czy stopach. Dzielenie się ręcznikami, golarkami czy innymi przedmiotami osobistymi z osobą zakażoną również stanowi ryzyko.
Czynniki takie jak wilgotne środowisko, ciepło i brak dostępu powietrza sprzyjają namnażaniu się wirusa i rozwojowi kurzajek, szczególnie na stopach. Dlatego też noszenie przewiewnego obuwia, dbanie o suchość stóp i unikanie chodzenia boso w miejscach publicznych może pomóc w profilaktyce.
Kiedy należy skonsultować początek kurzajki z lekarzem
Chociaż większość kurzajek jest łagodnymi zmianami skórnymi i można sobie z nimi poradzić domowymi sposobami, istnieją pewne sytuacje, w których niezbędna jest konsultacja z lekarzem, najlepiej dermatologiem. Szybka diagnoza i profesjonalne doradztwo mogą zapobiec powikłaniom, przyspieszyć leczenie i zminimalizować ryzyko nawrotów lub rozprzestrzeniania się infekcji.
Pierwszym sygnałem do niezwłocznej wizyty u lekarza jest sytuacja, gdy nie jesteśmy pewni, czy zmiana skórna jest rzeczywiście kurzajką. Istnieje wiele innych schorzeń skórnych, które mogą przypominać brodawki, np. znamiona barwnikowe, niektóre zmiany nowotworowe (np. rak podstawnokomórkowy) czy infekcje grzybicze. Wczesne odróżnienie kurzajki od innych, potencjalnie groźniejszych zmian jest kluczowe dla właściwego leczenia. Lekarz, dzięki swojemu doświadczeniu i ewentualnym dodatkowym badaniom, będzie w stanie postawić prawidłową diagnozę.
Szczególną ostrożność należy zachować, gdy kurzajki pojawiają się w nietypowych miejscach lub mają nietypowy wygląd. Mowa tu o zmianach na twarzy, narządach płciowych, w okolicy oczu, czy też o brodawkach, które szybko się powiększają, zmieniają kolor, krwawią, są bolesne lub swędzą. Takie objawy mogą wskazywać na bardziej agresywną odmianę HPV lub obecność innych schorzeń. Szczególnie niepokojące są zmiany, które pojawiają się nagle i w dużej liczbie.
Pacjenci z osłabionym układem odpornościowym powinni być szczególnie czujni. Osoby zakażone wirusem HIV, pacjenci po przeszczepach narządów, osoby przyjmujące leki immunosupresyjne lub zmagające się z chorobami autoimmunologicznymi, powinny skonsultować się z lekarzem przy pierwszych oznakach pojawienia się kurzajki. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, co może prowadzić do rozległych i trudnych do leczenia zmian.
Kolejnym ważnym wskazaniem do konsultacji lekarskiej jest brak skuteczności domowych metod leczenia. Jeśli po kilku tygodniach stosowania dostępnych bez recepty preparatów kurzajka nie znika, a nawet wydaje się powiększać, warto zasięgnąć porady specjalisty. Lekarz może zaproponować silniejsze leki na receptę, zabiegi kriochirurgii, elektrokoagulacji, laseroterapii lub inne metody lecznicze, które będą bardziej skuteczne w danym przypadku. Również w przypadku pojawienia się bólu, stanu zapalnego lub innych niepokojących objawów towarzyszących kurzajce, wizyta u lekarza jest konieczna.
Warto również pamiętać o profilaktyce w kontekście OCP przewoźnika. Choć nie jest to bezpośrednio związane z początkiem kurzajki, świadomość odpowiedzialności za swoje zdrowie i zdrowie innych jest ważna. Ubezpieczenie OCP może pomóc w pokryciu kosztów leczenia ewentualnych powikłań czy powrotu do zdrowia po przebytej chorobie, co jest dodatkowym argumentem za dbaniem o swoje samopoczucie.
Jakie są dostępne metody leczenia początkowych kurzajek
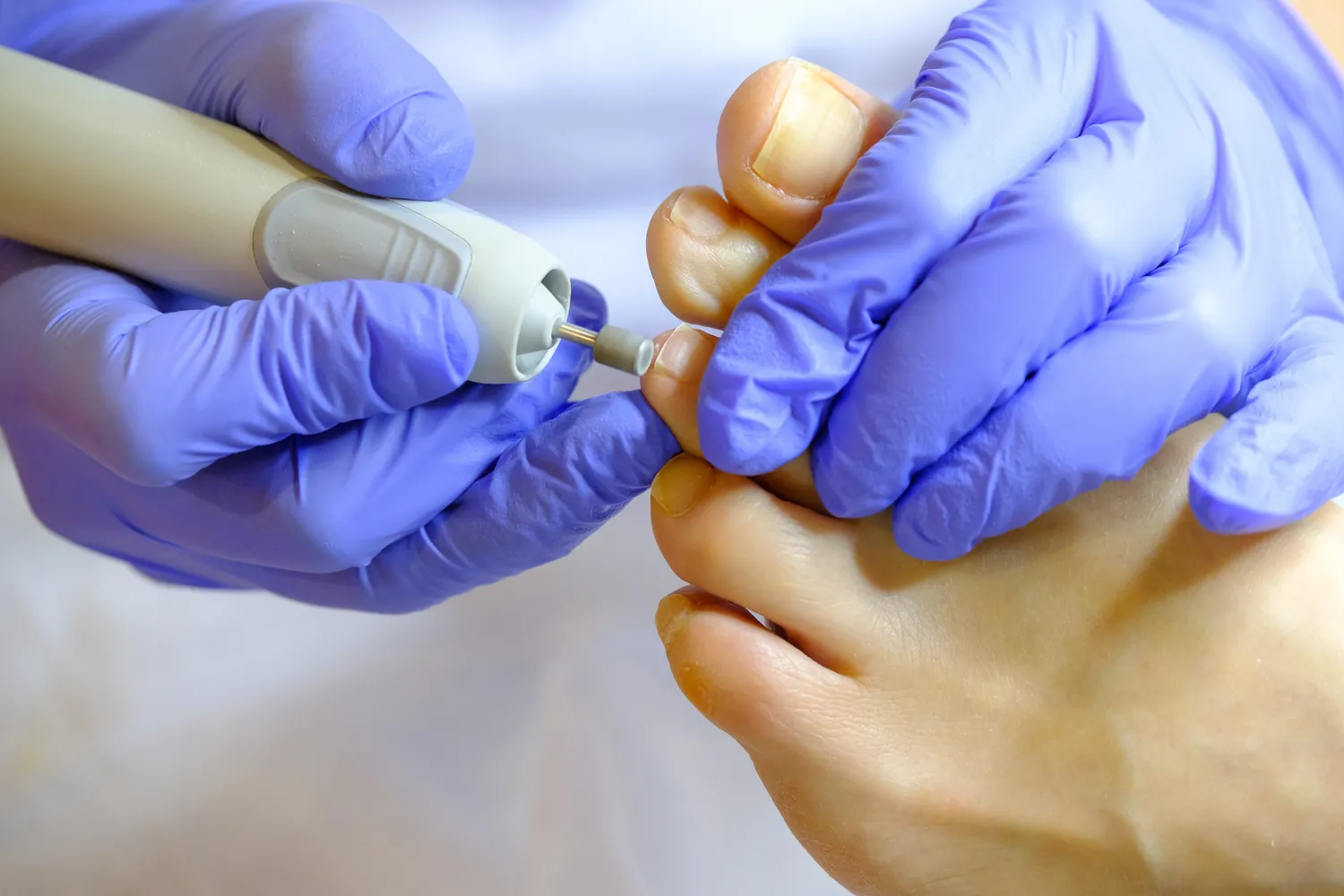
Po rozpoznaniu początkowej kurzajki, kluczowe jest podjęcie odpowiednich kroków leczniczych. Dostępnych jest wiele metod, od domowych sposobów po profesjonalne zabiegi medyczne. Wybór metody zależy od lokalizacji, wielkości, liczby kurzajek oraz indywidualnej reakcji organizmu. Wczesne leczenie jest zazwyczaj łatwiejsze i bardziej skuteczne, minimalizując ryzyko rozprzestrzeniania się wirusa i powstawania blizn.
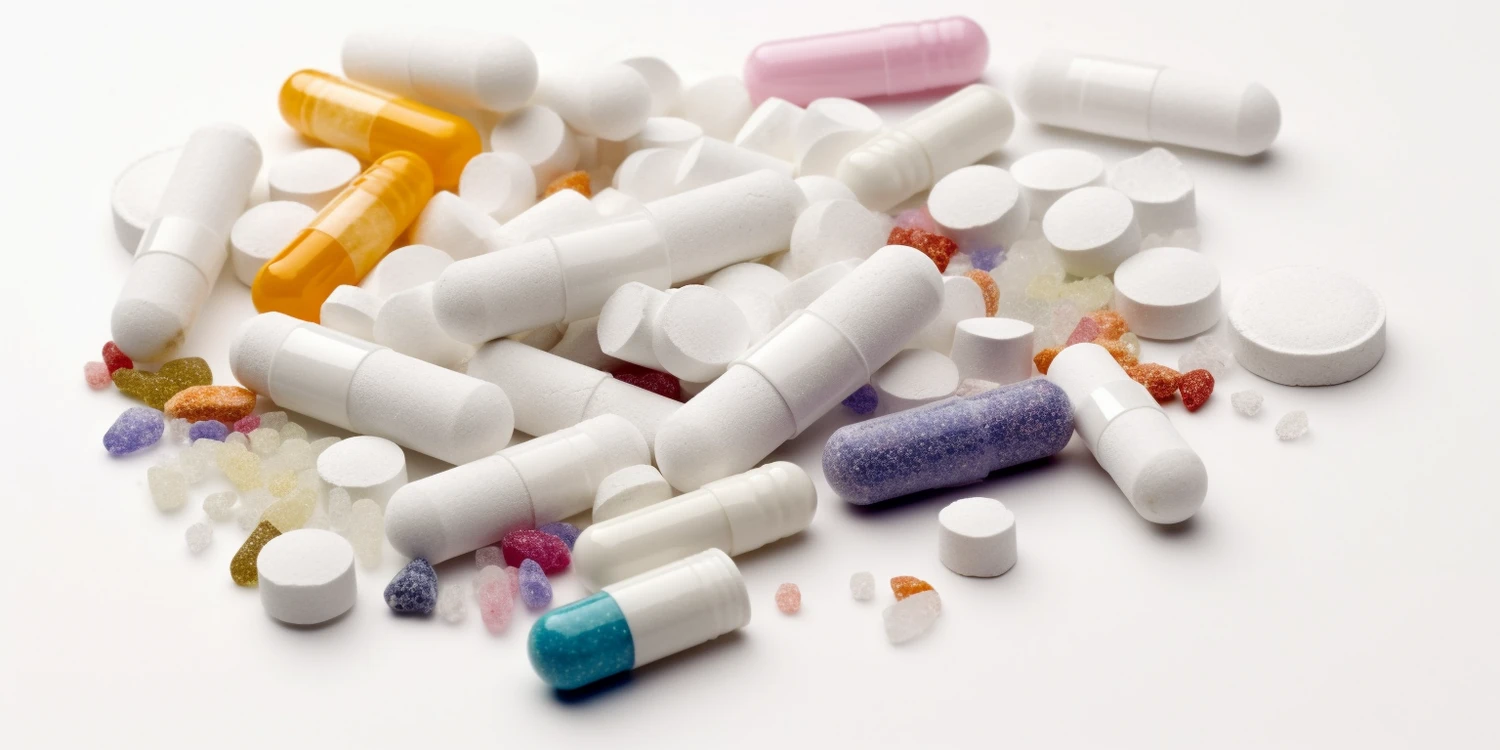
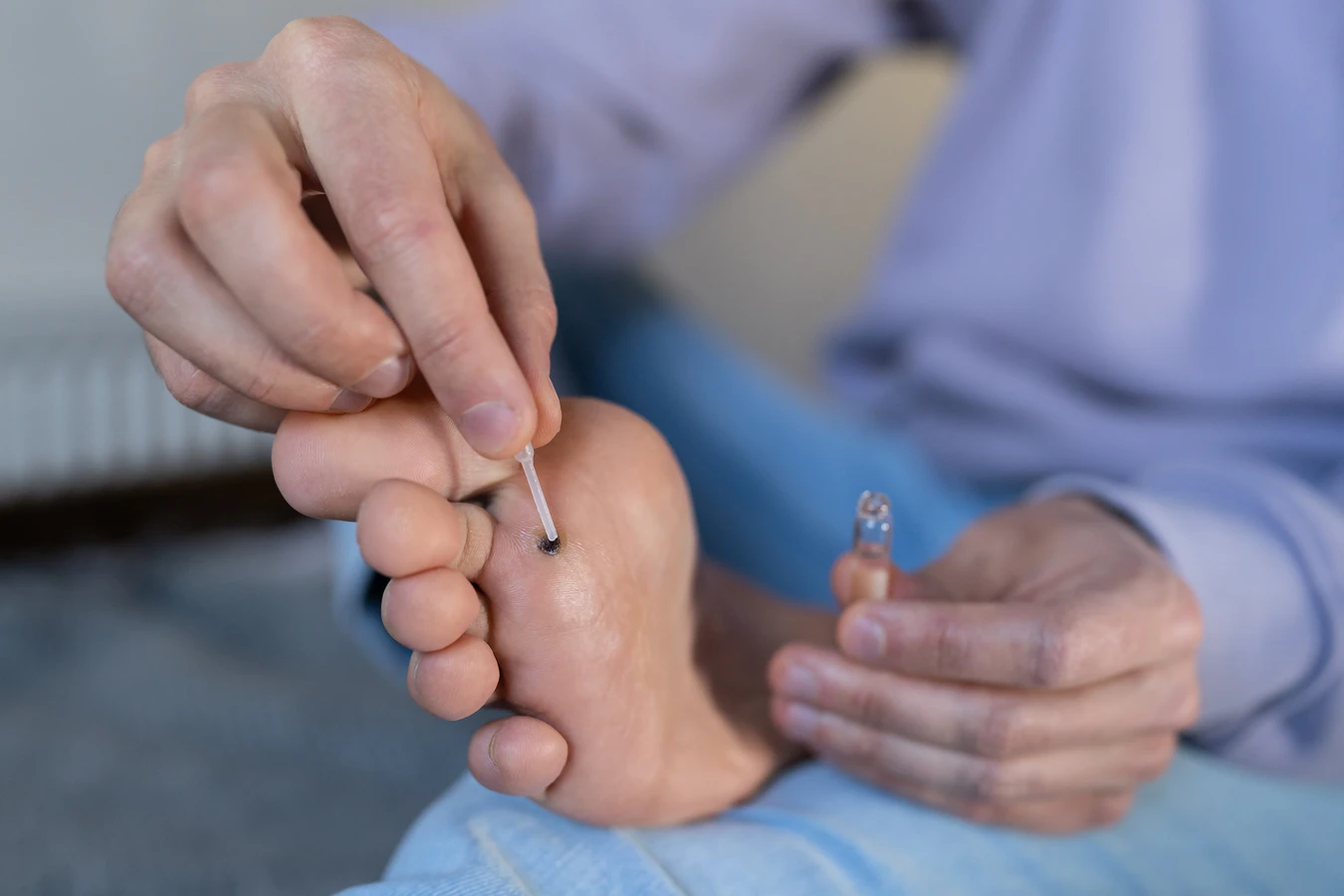
Jedną z najpopularniejszych metod leczenia dostępnych bez recepty są preparaty zawierające kwas salicylowy lub kwas mlekowy. Działają one poprzez stopniowe złuszczanie zrogowaciałej warstwy naskórka, niszcząc tym samym zainfekowane komórki. Preparaty te występują w formie płynów, żeli, plastrów czy maści. Stosowanie ich wymaga systematyczności i cierpliwości, ponieważ proces leczenia może trwać od kilku tygodni do kilku miesięcy. Ważne jest, aby chronić otaczającą zdrową skórę przed działaniem kwasu.
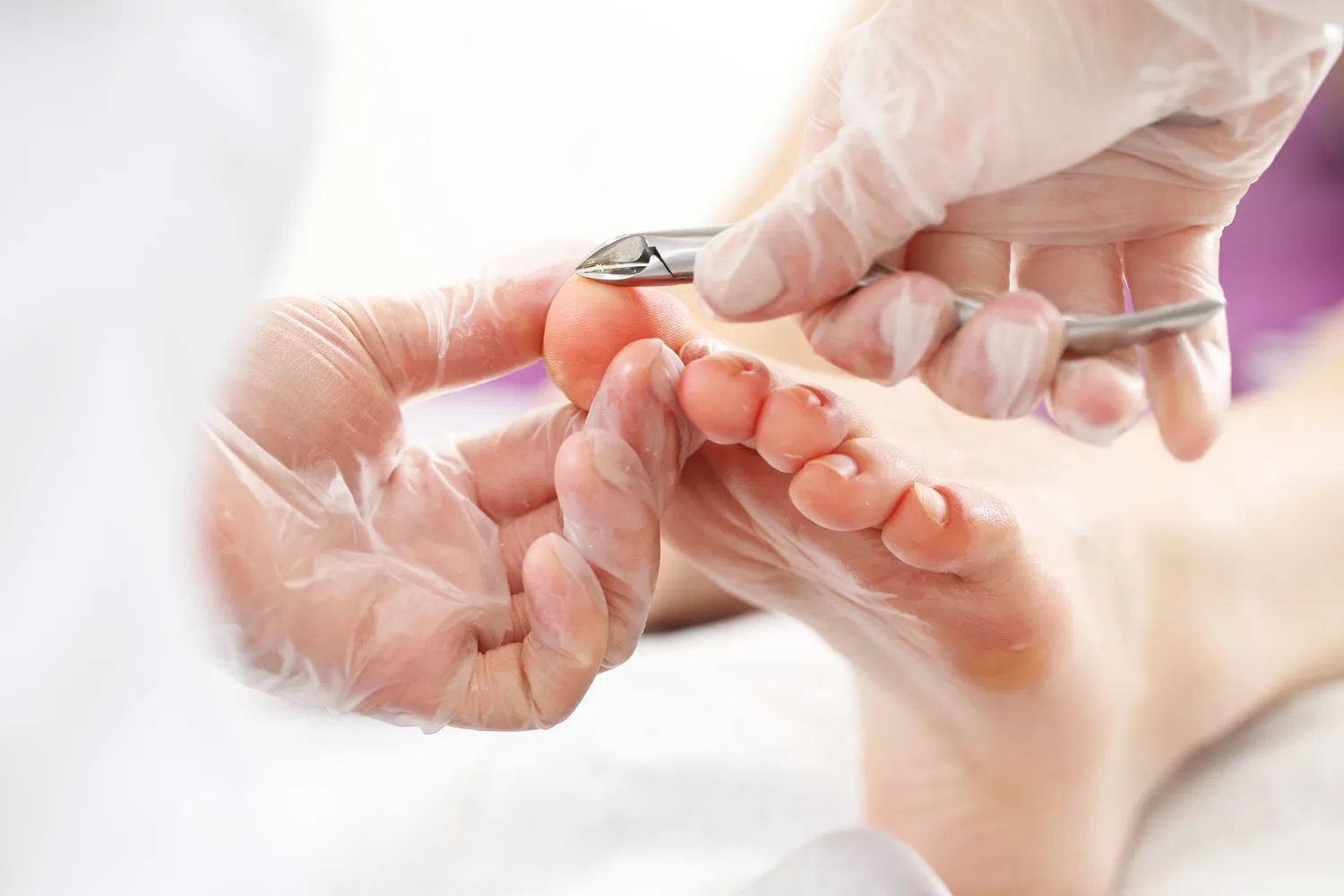
Krioterapia, czyli zamrażanie brodawek za pomocą ciekłego azotu, jest jedną z najskuteczniejszych metod stosowanych zarówno w warunkach domowych (za pomocą specjalnych zestawów), jak i w gabinecie lekarza. Niska temperatura powoduje zniszczenie tkanki kurzajki. Zabieg może być bolesny i wymagać kilku powtórzeń, aby całkowicie usunąć zmianę. Po zabiegu często tworzy się pęcherz, a po jego odpadnięciu kurzajka powinna zniknąć. W przypadku rozległych zmian lub trudnodostępnych miejsc, lepiej skorzystać z usług specjalisty.
Inne metody dostępne w gabinetach lekarskich to elektrokoagulacja (wypalanie brodawki prądem) oraz laseroterapia. Elektrokoagulacja jest szybka i zazwyczaj skuteczna, ale może pozostawić niewielką bliznę. Laseroterapia, wykorzystująca światło lasera do niszczenia brodawki, jest precyzyjna i często stosowana w przypadkach opornych na inne metody leczenia. Oba te zabiegi są wykonywane pod znieczuleniem miejscowym.
W niektórych przypadkach lekarz może zalecić również leczenie farmakologiczne, np. stosowanie kremów z imikwimodem, które stymulują układ odpornościowy do walki z wirusem HPV, lub preparatów zawierających podofilotoksynę. Metody te są zazwyczaj zarezerwowane dla trudnych przypadków lub brodawek zlokalizowanych w specyficznych miejscach. Ważne jest, aby wszelkie decyzje dotyczące leczenia, zwłaszcza w przypadku wątpliwości lub braku poprawy, podejmować po konsultacji z lekarzem.