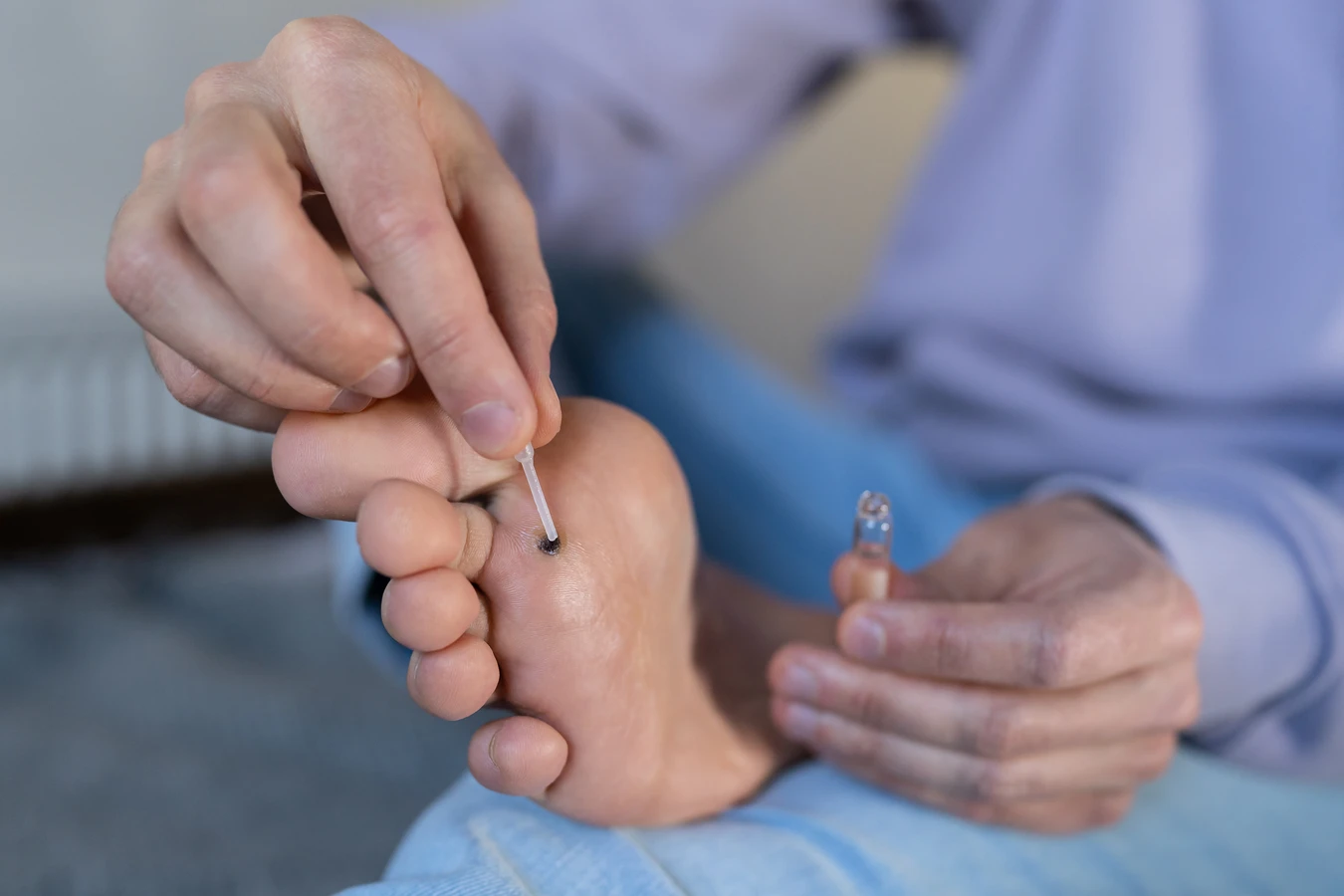
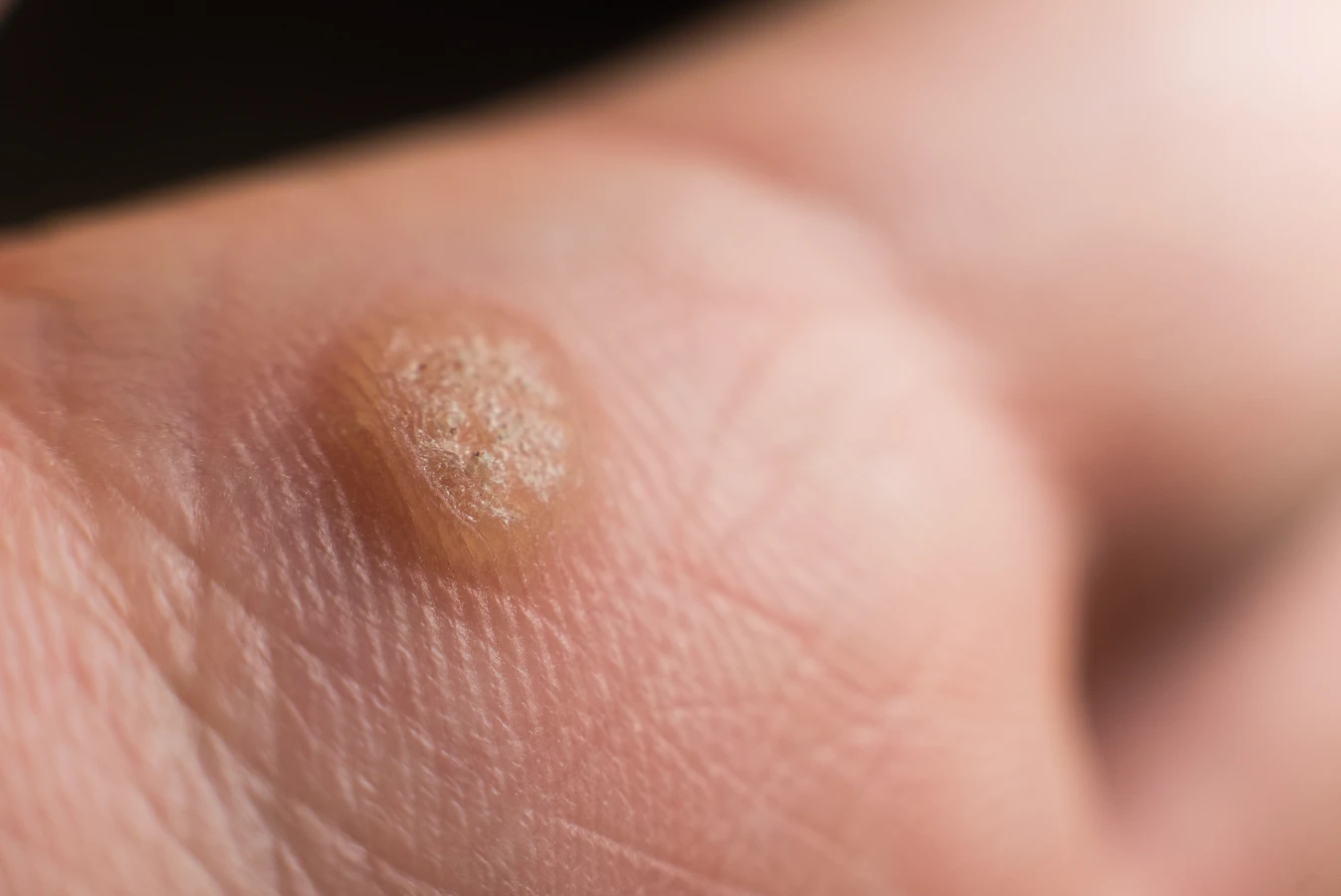
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się w dowolnym miejscu na ciele, najczęściej jednak lokalizują się na dłoniach i stopach. Ich pojawienie się często bywa zagadką dla wielu osób, które zastanawiają się, dlaczego właściwie wychodzą kurzajki. Głównym sprawcą tych nieestetycznych narośli jest wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Ten wirus jest niezwykle powszechny i istnieje wiele jego typów, a niektóre z nich mają predyspozycje do wywoływania zmian skórnych w postaci brodawek. Zakażenie HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, na których wirus przetrwał.
Mechanizm działania wirusa polega na wnikaniu do komórek naskórka, gdzie rozpoczyna swoją aktywność. HPV powoduje nadmierne namnażanie się komórek skóry, co skutkuje powstaniem charakterystycznej, guzkowatej zmiany. Okres inkubacji wirusa może być różny – od kilku tygodni do nawet kilku miesięcy, co oznacza, że od momentu zakażenia do pojawienia się widocznej kurzajki może minąć sporo czasu. To sprawia, że często trudno jest jednoznacznie wskazać źródło zakażenia. Warto podkreślić, że układ odpornościowy zdrowej osoby jest w stanie zwalczyć wirusa, jednak u osób z osłabioną odpornością, na przykład po chorobach, w wyniku stresu czy przyjmowania niektórych leków, wirus może łatwiej przejmować kontrolę nad komórkami skóry.
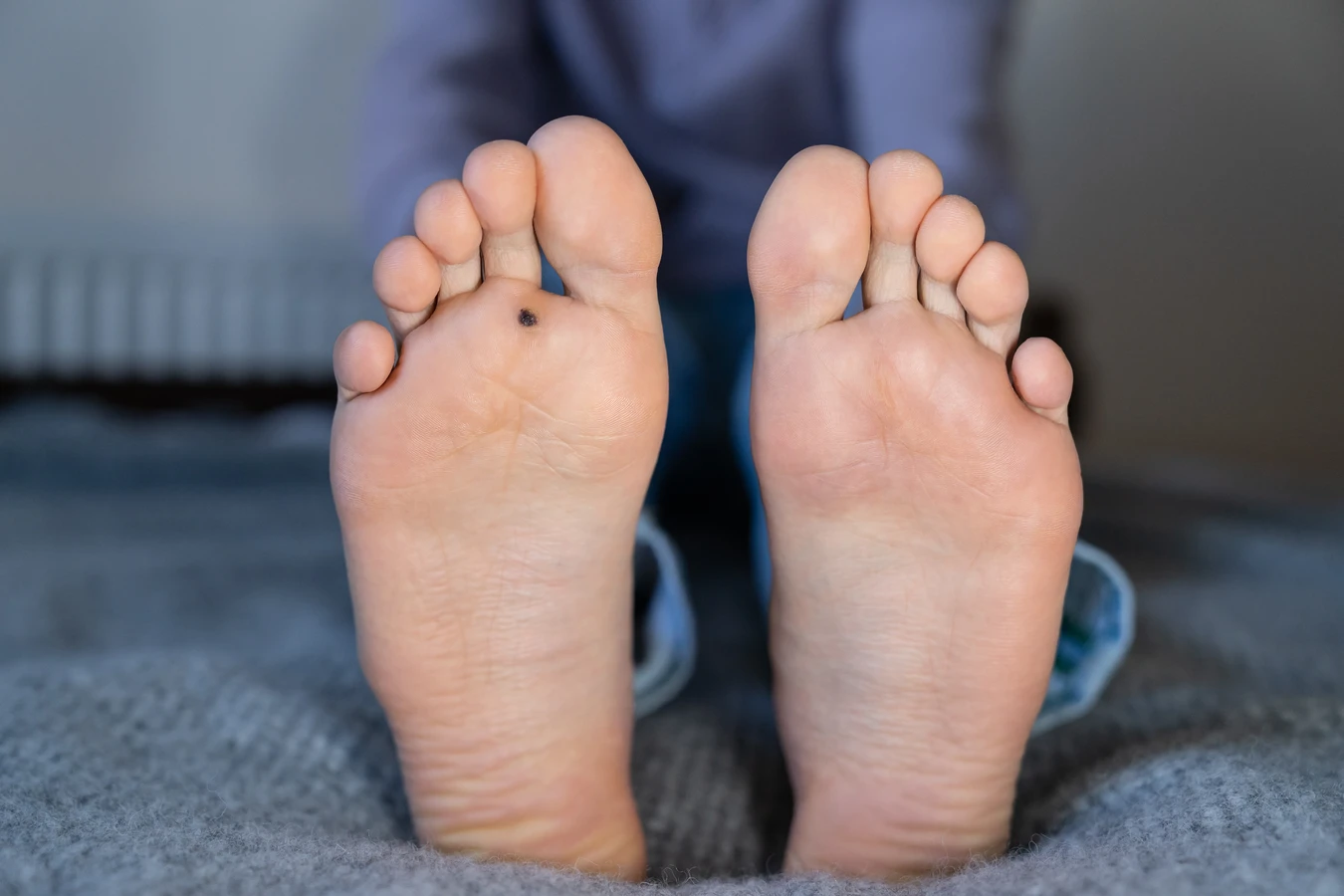
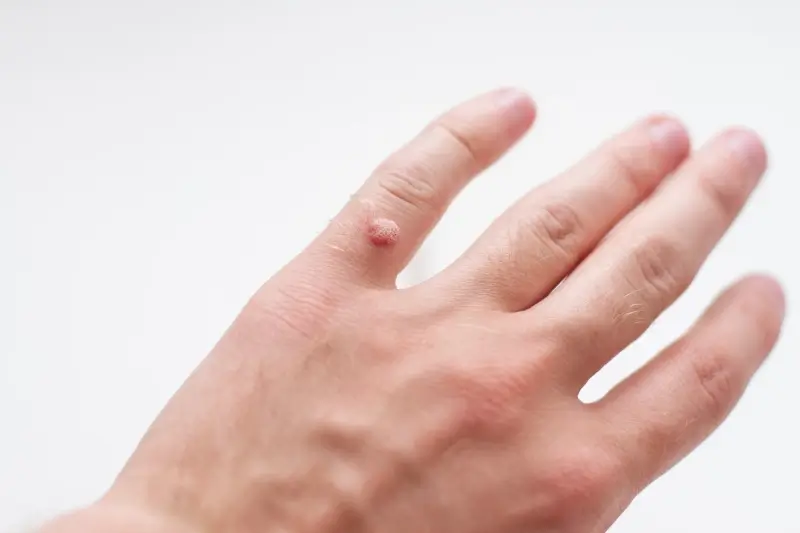
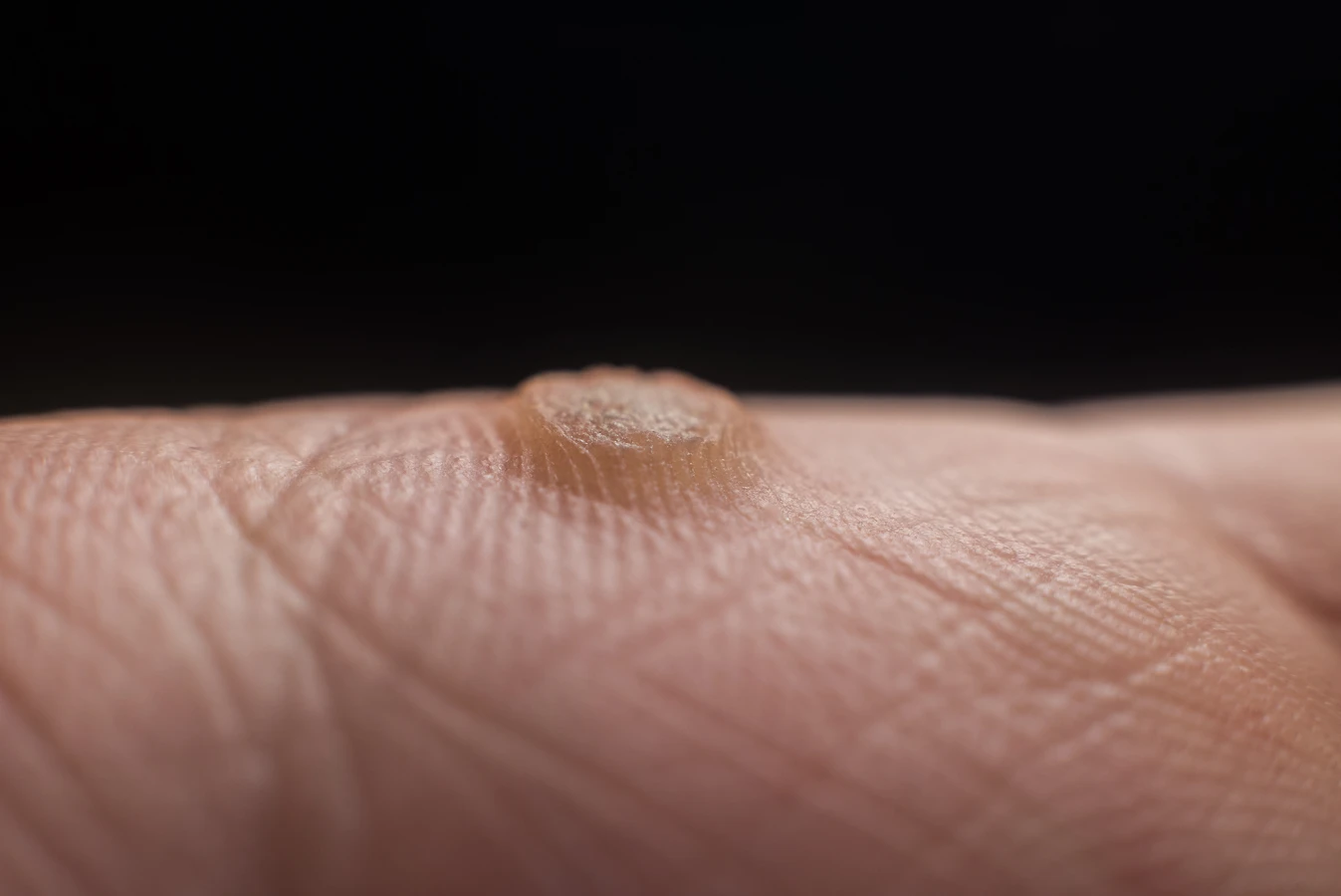
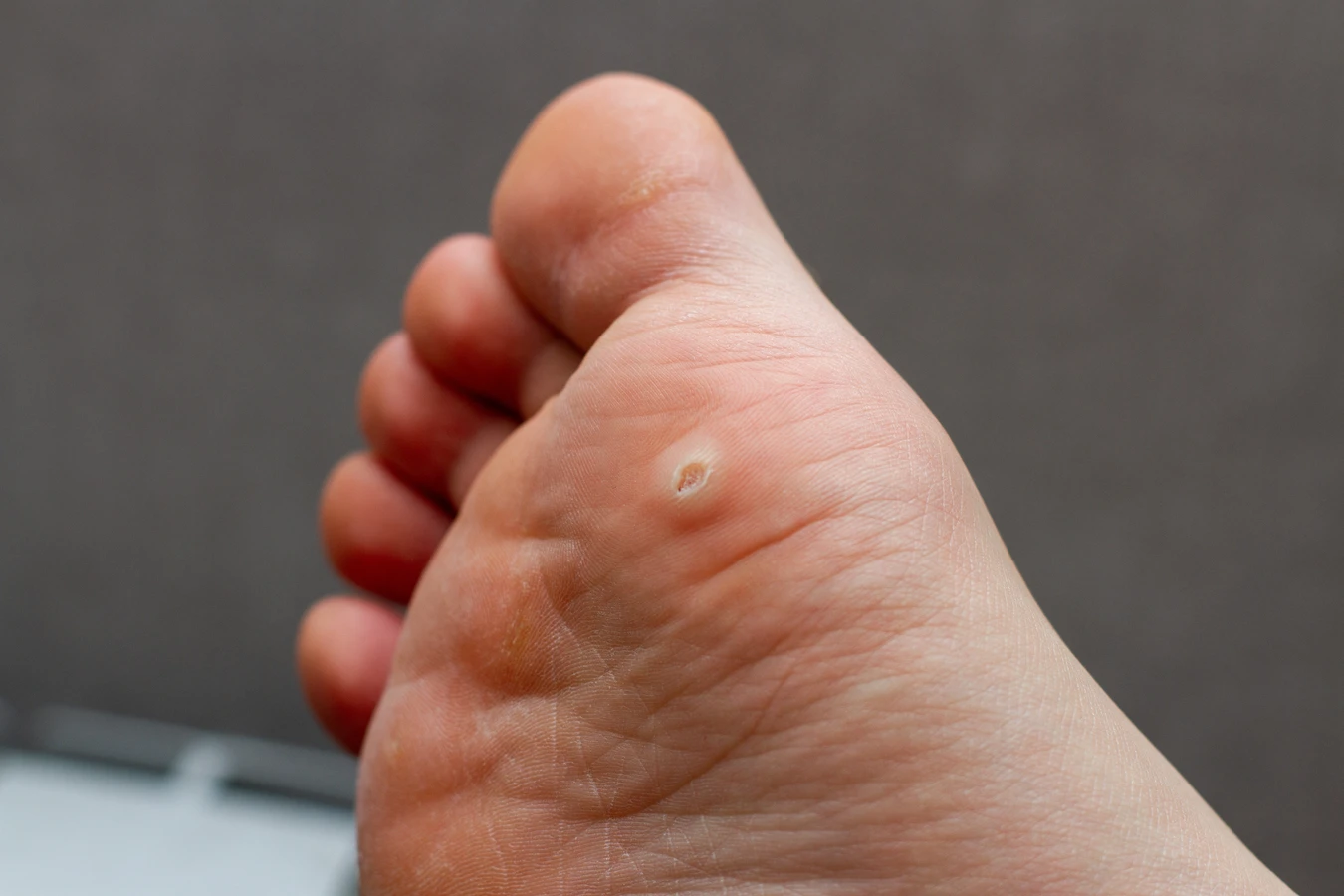
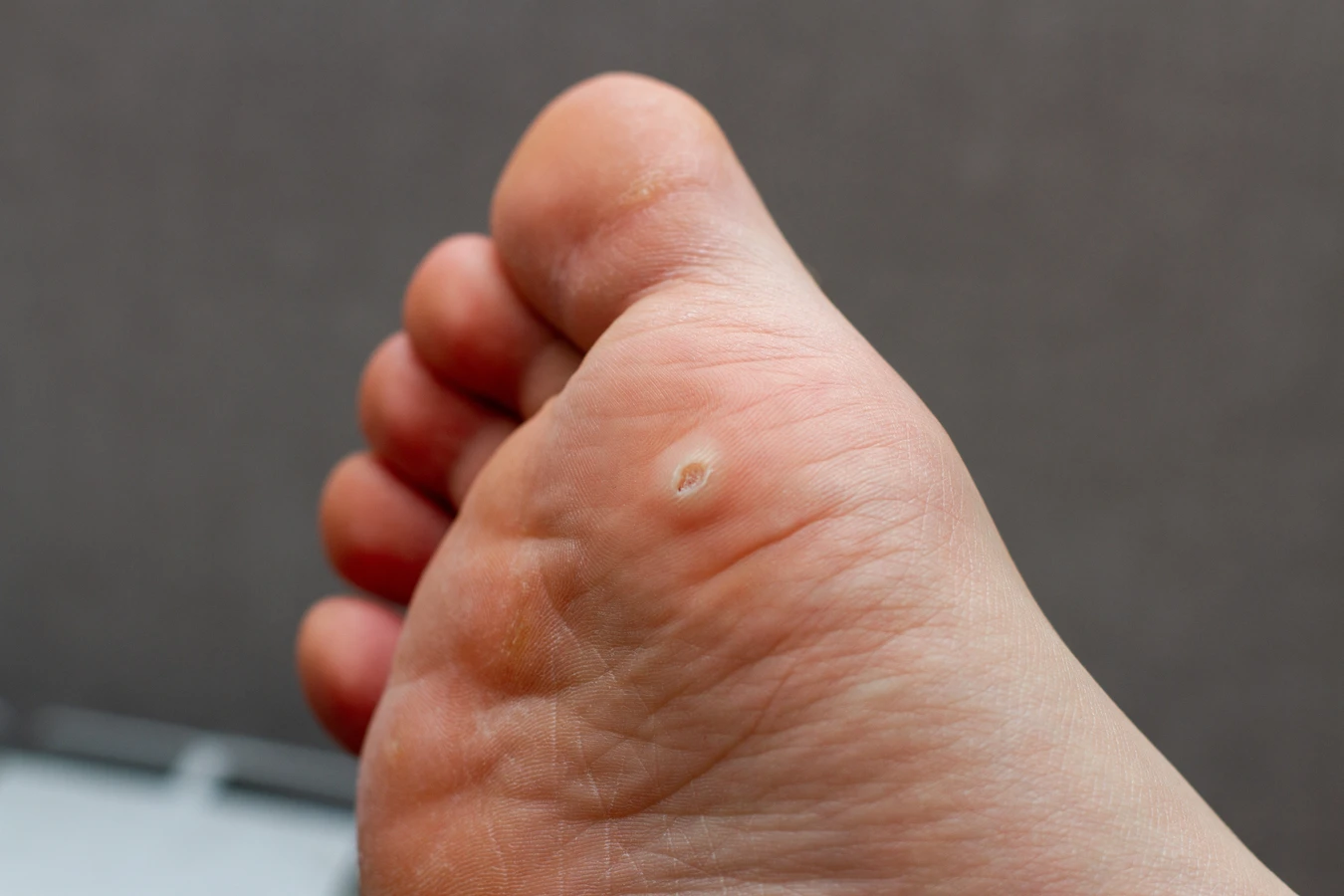
Istnieje wiele rodzajów kurzajek, które różnią się wyglądem i lokalizacją. Najczęściej spotykane to brodawki zwykłe (na palcach, dłoniach, łokciach), brodawki płaskie (na twarzy, grzbietach rąk), brodawki stóp (tzw. kurzajki podeszwowe, które mogą być bolesne) oraz brodawki narządów płciowych (kłykciny kończyste), wywoływane przez specyficzne typy HPV. Zrozumienie, dlaczego wychodzą kurzajki, jest pierwszym krokiem do skutecznego zapobiegania i leczenia.
Główne drogi zakażenia wirusem HPV wywołującym kurzajki
Zrozumienie, dlaczego wychodzą kurzajki, nie byłoby kompletne bez dokładnego przyjrzenia się ścieżkom, którymi wirus brodawczaka ludzkiego dostaje się do naszego organizmu. Podstawową drogą infekcji jest bezpośredni kontakt skóra do skóry. Wirus HPV jest obecny na powierzchni skóry osoby zakażonej i nawet niewielkie, niewidoczne gołym okiem uszkodzenia naskórka, takie jak drobne ranki, zadrapania czy pęknięcia, stanowią bramę dla wirusa. Dotknięcie zainfekowanej skóry, a następnie własnej skóry, szczególnie w miejscach z uszkodzonym naskórkiem, może prowadzić do zakażenia. Dzieci, ze względu na swoją naturalną ciekawość świata i skłonność do eksploracji, często mają kontakt z wirusem podczas zabawy, np. na placach zabaw czy w basenach.
Kolejnym istotnym czynnikiem są pośrednie drogi zakażenia, czyli kontakt z zanieczyszczonymi powierzchniami. Wirus HPV potrafi przetrwać poza organizmem człowieka przez pewien czas, zwłaszcza w wilgotnym i ciepłym środowisku. Miejsca publiczne, takie jak baseny, sauny, szatnie, prysznice, a także wspólne ręczniki czy obuwie, mogą stanowić źródło zakażenia. Dotknięcie takiej powierzchni, a następnie własnej skóry, może skutkować przeniesieniem wirusa. Jest to szczególnie istotne w przypadku brodawek stóp, które często rozprzestrzeniają się właśnie w takich miejscach. Dlatego tak ważne jest zachowanie higieny w miejscach publicznych, np. noszenie klapek pod prysznicem czy na basenie.
Szczególną rolę odgrywa również autoinokulacja, czyli przenoszenie wirusa z jednej części ciała na drugą. Osoba, która ma kurzajkę na przykład na palcu, może nieświadomie przenieść wirusa na inne części ciała podczas drapania, dotykania czy przy innych czynnościach. To tłumaczy, dlaczego kurzajki często pojawiają się w grupach lub rozprzestrzeniają się na kolejne obszary skóry. Należy zatem unikać drapania i dotykania istniejących brodawek, a po kontakcie z nimi dokładnie umyć ręce. Zrozumienie tych dróg zakażenia jest kluczowe dla profilaktyki i zapobiegania rozprzestrzenianiu się wirusa.
Czynniki sprzyjające powstawaniu kurzajek u dorosłych i dzieci
Dlaczego wychodzą kurzajki?
Wilgotna skóra jest bardziej podatna na infekcje wirusowe, w tym na zakażenie HPV. Długotrwałe narażenie na wilgoć, na przykład u osób pracujących w zawodach wymagających kontaktu z wodą lub u osób nadmiernie pocących się (nadpotliwość), stwarza idealne warunki dla wirusa do wniknięcia w naskórek. Skóra w stanie nawodnienia staje się mniej szczelna, co ułatwia wirusom jej penetrację. Dlatego też osoby te, zwłaszcza w miejscach, gdzie skóra jest stale wilgotna, jak dłonie czy stopy, są bardziej narażone na rozwój kurzajek. Warto zadbać o odpowiednią higienę i osuszanie skóry w takich sytuacjach.
Uszkodzenia skóry stanowią otwartą drogę dla wirusa. Drobne skaleczenia, otarcia, pęknięcia naskórka, zadrapania czy nawet ugryzienia owadów mogą być miejscem, gdzie wirus HPV łatwo wnika do organizmu. Dzieci, które są bardziej aktywne fizycznie i częściej ulegają drobnym urazom, są szczególnie narażone. Podobnie osoby, które mają tendencję do obgryzania paznokci lub skórek wokół nich, narażają delikatną skórę palców na uszkodzenia, co zwiększa ryzyko zakażenia HPV i pojawienia się kurzajek w tej okolicy. Regularne pielęgnowanie skóry, dbanie o jej integralność i unikanie nadmiernego narażenia na wilgoć mogą znacząco zmniejszyć ryzyko pojawienia się kurzajek.
Jak wirus HPV powoduje nadmierny wzrost komórek skóry w kurzajkach
Kluczowym mechanizmem odpowiedzialnym za powstawanie kurzajek jest sposób, w jaki wirus brodawczaka ludzkiego (HPV) oddziałuje na ludzkie komórki skóry. Po wniknięciu do naskórka, wirus kieruje się do jego warstwy podstawnej, gdzie znajduje się aktywna populacja komórek macierzystych. Tam HPV zaczyna replikować swój materiał genetyczny, ale co ważniejsze, wpływa na cykl komórkowy zainfekowanych komórek. W normalnych warunkach podziały komórkowe są ściśle regulowane, aby zapewnić prawidłowy wzrost i odnowę tkanek.
Wirus HPV wykorzystuje mechanizmy komórkowe gospodarza do własnego namnażania. W tym celu produkuje specyficzne białka wirusowe, które zakłócają naturalne procesy kontroli cyklu komórkowego. Białka te, takie jak E6 i E7, potrafią dezaktywować kluczowe białka supresorowe nowotworów, na przykład p53 i Rb. Te białka w zdrowych komórkach odpowiadają za zatrzymanie cyklu komórkowego w przypadku uszkodzenia DNA lub zapoczątkowanie apoptozy (zaprogramowanej śmierci komórki). Kiedy te mechanizmy obronne zostają zablokowane przez wirusa, komórki zaczynają się niekontrolowanie dzielić.
Ten nadmierny i niekontrolowany podział komórek skóry prowadzi do powstania widocznej zmiany, jaką jest kurzajka. Komórki skóry w miejscu infekcji mnożą się znacznie szybciej niż zwykle, tworząc zgrubienie, które jest charakterystyczne dla brodawki. Wirus HPV wpływa również na proces keratynizacji, czyli tworzenia keratyny, białka budującego naskórek. W kurzajkach proces ten jest często zaburzony, co może wpływać na wygląd i teksturę zmiany. Zrozumienie tego biologicznego procesu jest kluczowe dla opracowania skutecznych metod leczenia.
Czy kurzajki są zaraźliwe i jak zapobiegać ich rozprzestrzenianiu się
Powszechne pytanie, które często pojawia się w kontekście kurzajek, brzmi: czy kurzajki są zaraźliwe? Odpowiedź brzmi zdecydowanie tak. Jak wspomniano wcześniej, kurzajki są wywoływane przez wirusa brodawczaka ludzkiego (HPV), który jest bardzo zaraźliwy. Wirus może przenosić się z osoby na osobę poprzez bezpośredni kontakt fizyczny, a także pośrednio, przez kontakt z zanieczyszczonymi przedmiotami lub powierzchniami. Dlatego tak ważne jest, aby podjąć odpowiednie środki ostrożności, aby zapobiec rozprzestrzenianiu się wirusa, zarówno w obrębie własnego ciała, jak i na inne osoby.
Zapobieganie rozprzestrzenianiu się kurzajek zaczyna się od podstawowych zasad higieny. Regularne i dokładne mycie rąk, zwłaszcza po potencjalnym kontakcie z wirusem (np. po dotknięciu powierzchni w miejscach publicznych, po kontakcie z kimś, kto ma kurzajki), jest kluczowe. Warto również unikać dzielenia się osobistymi przedmiotami, takimi jak ręczniki, golarki czy obuwie, ponieważ mogą one stanowić nośnik wirusa. W miejscach publicznych, szczególnie tam, gdzie panuje wilgoć, jak baseny, sauny czy wspólne prysznice, zaleca się noszenie obuwia ochronnego, na przykład klapek. Chroni to stopy przed kontaktem z wirusem obecnym na podłogach.
Kolejnym ważnym aspektem jest unikanie drapania i manipulowania przy istniejących kurzajkach. Drapanie może prowadzić do rozprzestrzeniania się wirusa na inne części ciała (autoinokulacja) lub do zakażenia innych osób. Jeśli masz kurzajkę, staraj się jej nie dotykać. W przypadku dzieci, warto je edukować na temat higieny i ryzyka związanego z kurzajkami. Pielęgnacja skóry, utrzymywanie jej w dobrej kondycji i szybkie opatrywanie wszelkich uszkodzeń naskórka również odgrywają rolę w profilaktyce. Wzmocnienie ogólnej odporności organizmu poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu również pomaga w zwalczaniu infekcji wirusowych, w tym HPV.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż większość kurzajek jest łagodnymi zmianami skórnymi, istnieją sytuacje, w których pojawienie się brodawek powinno skłonić do wizyty u lekarza. Pierwszym sygnałem ostrzegawczym jest lokalizacja kurzajki. Jeśli brodawki pojawiają się w nietypowych miejscach, na przykład na twarzy, w okolicy narządów płciowych, lub jeśli są liczne i szybko się rozprzestrzeniają, konsultacja lekarska jest wskazana. Szczególnie brodawki narządów płciowych (kłykciny kończyste) wymagają profesjonalnej diagnozy i leczenia, ponieważ mogą być związane z typami HPV o wyższym ryzyku rozwoju nowotworów.
Szybkie zmiany w wyglądzie kurzajki, takie jak zmiana koloru, krwawienie, owrzodzenie, czy też znaczny wzrost i ból, mogą sugerować inne schorzenie lub powikłanie. Szczególną uwagę należy zwrócić na kurzajki, które nie reagują na domowe metody leczenia lub metody dostępne bez recepty. Jeśli po kilku tygodniach stosowania dostępnych preparatów kurzajka nie znika, a wręcz przeciwnie – powiększa się lub pojawiają się nowe zmiany, warto zasięgnąć porady specjalisty. Lekarz dermatolog może zdiagnozować problem i zaproponować bardziej skuteczne metody leczenia.
Osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub osoby przyjmujące leki immunosupresyjne, powinny szczególnie uważać na kurzajki. U tych pacjentów wirus HPV może mieć tendencję do agresywniejszego przebiegu, a leczenie może wymagać szczególnego podejścia. Wszelkie wątpliwości dotyczące pochodzenia, charakteru czy sposobu leczenia kurzajek są dobrym powodem do umówienia wizyty u lekarza. Profesjonalna diagnoza pozwoli wykluczyć inne, potencjalnie groźniejsze schorzenia skóry i zastosować odpowiednią terapię.